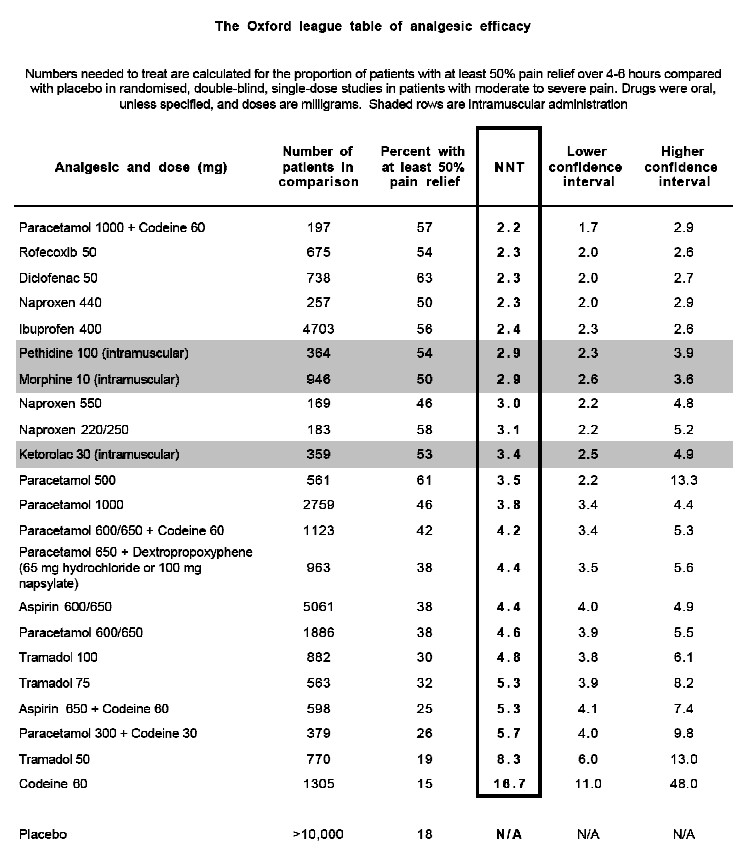
|
Cas particuliers de prise en charge
|  |
La prise en charge de ces patients se fera en accord avec le superviseur de la salle d’opÚration et/ou le superviseur du service POPS (adulte ou pÚdiÔtrie) et/ou les superviseurs de la consultation d’algologie.
Cas du patient ÔgÚ (> 80 ans)
Avec l’augmentation de l’espÚrance de vie, de plus en plus de patients ÔgÚs subissent une intervention chirurgicale.
- 50-75% des patients ÔgÚs rapportent une prise en charge insuffisante de leur douleur postopÚratoire
- ces patients souffrent souvent de douleurs chroniques depuis plusieurs annÚes (arthroseà). PrÚvalence de la douleur chronique dans la population gÚnÚrale = 35%á!
- pathologies associÚes Þ insuffisance rÚnale chez 20-30% des patients >65 ansá!
- traitements mÚdicamenteuxáÞ risques d’interactions mÚdicamenteuses et risques de sevrage (á! benzodiazÚpines)

Recommandations formalisÚes d’experts. Aubrun F. Ann Fr Anesth RÚanim 2009á; 28.
Cas du patient obÞse
Calcul de l’index de masse corporelle (BMI) = poids (kg)/ taille2 (m2)
|
Underweight |
BMI < 20 |
|
Normal |
BMI > 20 - < 27 |
|
Overweight |
BMI 27 - 30 |
|
Obese |
BMI 30 - 40 |
|
Morbidly obese |
BMI > 40 |
PrÚvalence actuelle de l’obÚsitÚ dans les pays europÚensá: 10-20% chez l’homme et 10-25% chez la femme. On constate une augmentation de ▒5% par an, et ce dans toutes les tranches d’Ôge. Ceci a entra¯nÚ un recours plus frÚquent Ó la chirurgie chez les patients obÞses.
 Pour une review des problÞmes chez l’enfantá(Curr Opin Anaesthesiol 2008á;21:308-12)á:
Pour une review des problÞmes chez l’enfantá(Curr Opin Anaesthesiol 2008á;21:308-12)á:
Concernant les patients adultesá:
Risquesá: ¡ morbiditÚ et ¡ mortalitÚ (Calle et al. NEJM 2003)
- syndrome d’apnÚes obstructives du sommeil (SAOS) trÞs frÚquent (60-90% des patients obÞses) Þá!! benzodiazÚpines (qui diminuent la tonicitÚ des muscles pharyngÚs) et morphiniques
L’analgÚsie postopÚratoire des patients obÞses est en principe multimodale.
1. Si possible, utiliser une technique d’analgÚsie loco-rÚgionale (pÚridurale, bloc nerveux pÚriphÚrique, infiltration de la plaie opÚratoire).
L’administration intrathÚcale de morphine est discutableá: ¡ risque de dÚpression respiratoire chez les patients obÞses
2. Pour les morphiniques administrÚs en PCAá: pas de dÚbit continu et » doses de 20-30% en cas de patient avec SAOS non traitÚ. Si le patient est traitÚ par CPAP, il peut bÚnÚficier des doses standards d’analgÚsiques opiacÚs. Surveillance postopÚratoire ++ (scores de douleurs et paramÞtres vitaux).
- risques thromboemboliques accrus (prÚvention mÚcanique et mÚdicamenteuse prophylactique)
- risques accrus de lÚsions nerveuses pÚriphÚriques, de syndromes des logesà
Cas de la patiente qui allaite son bÚbÚ
- tous les dÚrivÚs opiacÚs passent la barriÞre placentaire et peuvent s’accumuler chez le nouveau-nÚ o¨ leur mÚtabolisme peut Ûtre diffÚrent (certaines voies sont encore immatures)

- les dÚrivÚs opiacÚs ainsi que certains mÚdicaments passent dans le lait maternel mais Ó faibles concentrations. Plusieurs Útudes ont mesurÚ les concentrations de morphine lors de l’utilisation d’une PCA morphine et elles sont rassurantes. Par contre, il faut Ûtre prudent avec le tramadol et la pÚthidine (mÚpÚridine) est contre-indiquÚe (mÚtabolite actif norpÚthidine s’accumule chez le nouveau-nÚ)
- le paracetamol et les anti-inflammatoires non-stÚroidiens (diclofenac, ibuprofÞne, kÚtorolac) sont Úgalement permis
Belbachir et al (comitÚ d’experts de la SFAR).
Ann Fr Anesth RÚanimation 2008á; 27á:966-68.
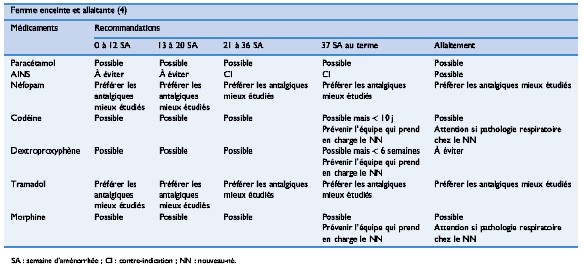
Patient avec insuffisance rÚnale
- les pompes PCA sont habituellement des PCA piritramide (Dipidor«), agoniste Á qui ne possÞde pas de mÚtabolites actifs ÚliminÚs par le rein
- la pose d’un cathÚter pÚridural est gÚnÚralement contre-indiquÚe chez les patients dialysÚs (insuffisance rÚnale sÚvÞre) en raison d’un risque accru d’hÚmatome pÚridural (liÚ Ó la pathologie et aux anticoagulants de la dialyse)
- prudence avec l’administration de kÚtamine dont le mÚtabolite actif, la norkÚtamine, responsable des effets secondaires dysphoriques est ÚliminÚ par le rein et peut donc s’accumulerá! le mÛme problÞme concerne le tramadolá!
- prudence Úgalement avec la clonidine, la gabapentine/prÚgabaline qui peuvent Úgalement s’accumuler (Úlimination rÚnale)
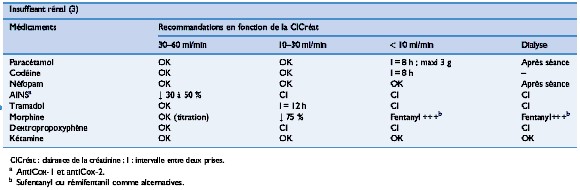
Belbachir et al (comitÚ d’experts de la SFAR).
Ann Fr Anesth RÚanimation 2008á; 27á:966-68.
Patient avec insuffisance hÚpatique
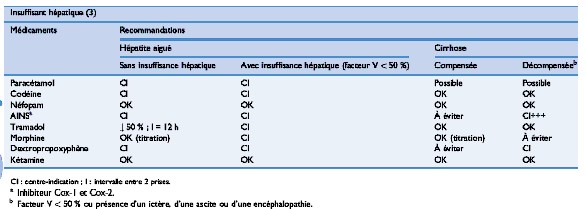
Belbachir et al (comitÚ d’experts de la SFAR). Ann Fr Anesth RÚanimation 2008á; 27á:966-68.
Patient dÚpendant des analgÚsiques opiacÚs
! prise en charge avec avis d’un superviseur
DonnÚes dÚmographiques
- 30-40% de patients douloureux chroniques dans la population gÚnÚrale (femmes>hommes) dont 44% reþoivent des analgÚsiques opiacÚs
- on estime que 2% de la population surconsomme les analgÚsiques opiacÚs
- autres dÚpendances sont souvent associÚes (phÚnomÞne de ½áco-dÚpendanceá╗)
Þ un nombre non nÚgligeable de patients qui vont subir une opÚration chirurgicale peuvent Ûtre dÚpendant des opiacÚs ou au minimum ▒ tolÚrants Ó l’effet analgÚsique des opiacÚs
ProblÞmes lors de la prise en charge pÚriopÚratoire des patients avec prise prÚopÚratoire chronique d’opiacÚs
1. augmentation des besoins postopÚratoires (3x-4x plus) d’analgÚsiques opiacÚs notamment par voie systÚmique
2. co-existence frÚquente de problÞmes psychologiques (ou psychiÔtriques)á: dÚpression, anxiÚtÚ, psychose, troubles de la personnalitÚ. Ces problÞmes sont Úgalement des facteurs de risque non nÚgligeables de douleur postopÚratoire sÚvÞre.
3. plus grande vulnÚrabilitÚ de ces patients Ó un soulagement inadÚquat de leur douleur postopÚratoire
4. les patients toxicomanes sont plus difficiles Ó prendre en charge que les patients douloureux chroniques (cancÚreux ou non cancÚreux). Toxicomanie Þ phÚnomÞne complexe incluant des composantes comportementales, cognitives et physiologiques.
5. ne pas nÚgliger/sous-estimer les phÚnomÞnes d’addictions croisÚes, de poly-toxicomanies, de co-dÚpendanceá: alcool, marijuana, nicotine, dÚrivÚs opiacÚs, benzodiazÚpines, anxiolytiques
! cocaine Þ instabilitÚ hÚmodynamique, labilitÚ Úmotionnelle importante lors de la prise en charge
! benzodiazÚpines Þ risques accrus d’anxiÚtÚ, agitation, confusion
Carroll IR et al. RAPM 2004á; 29á: 576-91 (article de review)
Mitra & Sinatra. Anesthesiology 2004á; 101á: 212-27 (article de review)
Roberts & Meyer-Witting. Anaesth Intens Care 2005á; 33á: 17-25 (patients sous hautes doses de buprÚnorphine)
Peng et al. Can J Anesth 2005á; 52á: 513-23 (patients sous mÚthadone)
SFAR experts, Ann Fr Anesth RÚanim 2009á; 28á: 609-14 (femme enceinte et diffÚrentes addictions).
Prise en charge des patients (grandes lignes)
! adaptation au cas par cas Þ DOIT ETRE DISCUTE avec le superviseur rÚfÚrent ou le superviseur du POPS ou un superviseur d’algologie
1. PrÚopÚratoireá:
- reconna¯tre les patients Ó risque (dÚpendance mÚdicamenteuse)
- identifier les substances (ex. buprÚnorphine = management particulier car agoniste partiel, cocaine, cannabisà)
2. PeropÚratoireá:
- administrer la dose de maintien de l’opiacÚ (en cas de dÚrivÚ morphinique)
- sevrage de certaines subtances ex. buprÚnorphine, cocaine, cannabisà et traitement des effets de manque
- utiliser une analgÚsie multimodale (AINS, paracÚtamol)
- utilisation d’adjuvantsárecommandÚe: kÚtamine, clonidine (choix avec superviseur)
- si possible, privilÚgier l’analgÚsie locale ou loco-rÚgionale
3. PostopÚratoireá:
- PCA morphineá: envisager une infusion continue de base en plus des bolus, augmenter la dose de bolus et rÚduire l’intervalle entre les bolusá?? ou assurer l’administration de la dose prÚopÚratoire de maintenance* sous forme de patchá? Ó discuter IMPERATIVEMENT avec un superviseurá!
- reprendre dÞs que possible le traitement prÚopÚratoire* ou rÚfÚrer le patient pour un sevrage (toxicomane)
- si la chirurgie permet une rÚduction de la douleur prÚopÚratoire pour laquelle les opiacÚs Útaient prescritsá: envisager une rÚduction progressive des doses analgÚsiques á! sevrage dÚcrit sur tramadol postopÚratoire Þ Ó discuter avec un superviseurá!
Un patient qui prend des opiacÚs de faþon chronique (qq soit la raison de la prise) ne peut Ûtre privÚ de sa dose quotidienne
sous peine de souffrir d’un Útat de sevrage (dÚpendance pharmacologique aux opiacÚs).
! le mÛme phÚnomÞne est possible en cas de prise chronique de mÚdicaments anxiolytiques, antiÚpileptiques, antihypertenseurs à
JAMAIS d’ARRET BRUTAL DU TRAITEMENTá!
PhÚnomÞne de sevrage possible chez tout patient qui prend des opiacÚs de faþon rÚguliÞre (toxicomanie, douleur chronique)á: inconfort et stress majeursá!!! Tous les patients rapportent une expÚrience horribleá!
Y PENSER si patient douloureux (inconfort et douleurs gÚnÚralisÚes), patient agitÚ, aggressif ou confus, en cas de manifestations vÚgÚtatives (tableau ci-dessous).
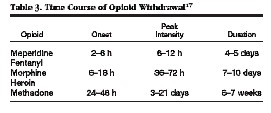

Mitra & Sinatra. Anesthesiology 2004.
Traitementá: substitution avec opiacÚ, administration de clonidine (doses ÚlevÚes)
! en rÚfÚrer Ó un superviseur
Patient alcoolique
Spies & Rommelspacher. Anesth Analg 1999á; 88á:946-54
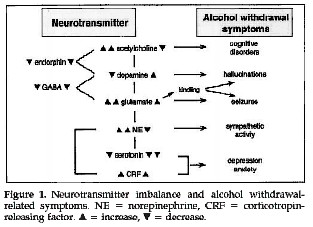
! En cas de patient difficile Ó manager malgrÚ l’utilisation de clonidineá: en rÚfÚrer au superviseur (optimalisation des doses de clonidine, autre traitementà)

* DÚveloppements futursá: il semble que des mÚdications telles que la gabapentine ou la prÚgabaline puissent Úgalement Ûtre utilisÚes.
(Útudes en cours.ClÚmens & Vendruscolo. JNeurosci 2008 ).
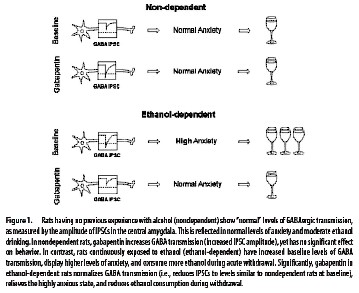
Patient avec des douleurs de type neuropathique
Avis du Superviseur POPS et/ou d’Algologie
Les douleurs neuropathiques rÚsultent d’une lÚsion du systÞme nerveux pÚriphÚrique ou central Ó l’origine d’une hyperactivitÚ spontanÚe des voies de la douleur, sans stimulation des nocicepteurs. Cependant, des stimulations douloureuses (hyperalgÚsie) et non douloureuses (allodynie) peuvent Úgalement provoquer des douleurs.
- prÚvalence dans la population gÚnÚraleá: 3-8%
- intensitÚ des douleurs neuropathiquesá: femmes>hommes
- causes multiplesá: notamment lÚsions chirurgicales
Þ y penser en cas de douleur postopÚratoire importante, rÚpondant mal aux analgÚsiques classiques
Le premier pas d’une prise en charge efficace repose sur le diagnostique correct d’une composante neuropathique dans la douleur du patient. Le questionnaire Útabli par Bouhassira et al (DN4) permet un diagnostique facile au lit du patientá: score > 4/10 (avec une sensibilitÚ de 83% et une spÚcificitÚ de 90%).
Bouhassira D et al. Pain 2005; 114: 29-36.

- le traitement des douleurs neuropathiques est difficile et repose actuellement sur un diagnostic uniforme Þ seulement 30% de succÞs. Dans le future, le traitement devrait Ûtre basÚ sur les mÚcanismes associÚs Ó une symptomatologie.
- les douleurs neuropathiques associÚes Ó des lÚsions chirurgicales et au cancer (pathologie et traitement) ont fait l’objet de trÞs peu d’Útudes randomisÚes (RCTs) >< douleurs neuropathiques diabÚtiques ou post-zona.

Le traitement des douleurs neuropathiques est difficile et repose sur l’utilisation (souvent l’association) de mÚdicaments spÚcifiques, non dÚpourvus d’effets secondaires Þ sur les conseils d’un spÚcialiste algologueá! (choix du traitement et doses)
Attal et al. Eur J Neurology 2006á; 13á: 1153-69.
Dworkin et al. Pain 2007á; 132á: 237-51
Patient pÚdiatrique
Pour plus de precisioná: consulter la bible pÚdiÔtrique de la Salle 10
Posologies utiles



AnalgÚsiques dÚrivÚs opiacÚs
Tramadol
EfficacitÚ chez le tout petit enfant (< 6-12 mois)?
PO, IVá: 1-2 mg/kg/dose, 4-6 fois par jour
Gouttesá: 4 gttes/10 kg (=1 mg/kg)si Contramal«,Tradonal«
2 gttes/10 kg (=1 mg/kg)si Dolzam«

Morphine
Dose de charge PO: 75-150 Ág/kg (< 6 mois)
150-300 Ág/kg (> 6 mois)
Bolus IV: 20-40 Ág/kg (max 50 Ág/kg si < 3moisá; max 100 Ág/kg si > 3 mois)
AntiÚmÚtiques

Infusion continue de morphine
si PCA IV non utilisable: Ôge, retard mentalà


Infusion pÚridurale continue (PCEA non utilisable)

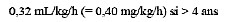

Evidence-based Health Care (www.ebandolier.com)Acute Pain