Prévalence 1/450 soit 0,1 ŕ 0,3% de la population.. Trouble du rythme cardiaque secondaire ŕ un syndrome de pré-excitation électrique ventriculaire suite ŕ la non-régression de fibres conductrices fśtales : il peut donc y avoir plusieurs types de connexions entre l’oreillette droite et les ventricules. La plus fréquente est une connexion aberrante (faisceau de Kent) entre le faisceau de His et le myocarde. En cas de connexion entre l’oreillette et le faisceau de His, il s‘agit du syndrome de Lown-Ganong-Levine (voir ce terme), qui présente un PR court sans onde ä.
Certains patients restent asymptomatiques toute leur vie ; cependant, cette anomalie peut provoquer des accčs de tachycardie supraventriculaire (maladie de Bouveret), mais aussi de fibrillation auriculaire (20 %) (dangereuse car ŕ QRS larges), de flutter auriculaire (7 %) ou de fibrillation ventriculaire. Elle est associée ŕ une cardiopathie congénitale dans 40% des cas : anomalie d'Ebstein ou transposition des gros vaisseaux. On peut aussi le voir en cas de cardiomyopathie hypertrophique, de maladie de Pompe ou de Danon. Il existe environ 5 % de cas familiaux associés ŕ une mutation du gčne PRKAG2 (7q36.1) [MIM 216 740] (cardiomyopathie suite ŕ une glycogénose) ou BMP2 (microdélétion 20p12.3).
_FR.jpg)
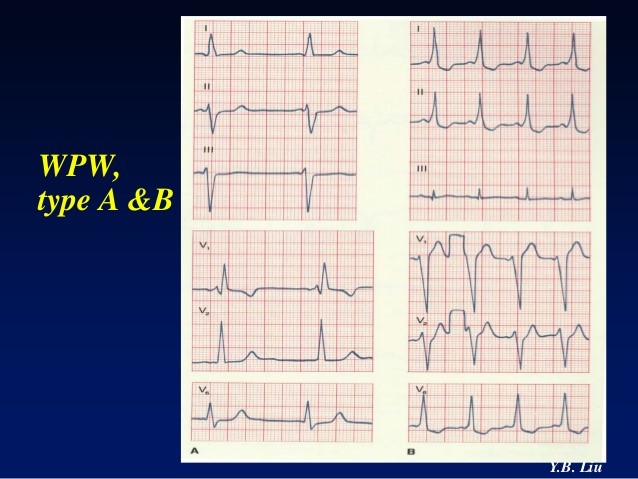
L’ECG au repos montre typiquement un PR court (< 120 msec) et un QRS élargi par une onde ä. On distingue deux formes :
- type A : dű ŕ un faisceau aberrant ŕ gauche; onde ä et onde R élévée avec ondes T inversées en V1-V3, image d’hypertophie ventriculaire droite
- type B : dű ŕ un faisceau aberrant ŕ droite; onde ä négative et onde S en V1 (pseudoinfarctus), ondes R élevées et ondes T inversées en V4-6, image d’hypertrophie ventriculaire gauche.
Cependant, en cas de conduction anormale rétrograde (du ventricule vers l’oreillette), l’ECG en rythme sinusal est normal et le diagnostic ne peut ętre posé que lors d’un épisode de tachycardie paroxystique supraventriculaire. Il existe également des formes intermittentes de WPW (13 % chez l’enfant) dans lesquelles le tracé se normalise ŕ l‘effort: le risque de tachycardie supraventriculaire est similaire aux formes permanentes.
Lors des accčs de tachycardie supraventriculaire, le phénomčne de réentrée se fait en général par voie rétrograde dans la voie accessoire : on parle de tachycardie orthodromique avec des QRS fins (ou parfois une image de bloc de branche). Plus rarement, la conduction normale se fait par la voie accessoire et la réentrée par la voie normale : on parle de tachycardie antidromique avec des QRS larges.
Le risque principal est celui de crises de tachycardies paroxystiques ; la crise est traitée par des manœuvres vagales (massage sinus carotidien, Valsalva, compression globes oculaires) si elle est bien tolérée ; dans le cas contraire : l’injection IV rapide d’adénosine ou une cardioversion (0,5 à 1J/kg pour la premier choc) sont nécessaires.. Les digitaliques sont contre-indiqués car ils raccourcissent la période réfractaire du faisceau accessoire de Kent et aggravent donc la tachycardie. Le traitement repose sur la cordarone ou un β-bloquant. Si la période réfractaire du faisceau accessoire est inférieure à 220 ms, il faut en envisager la destruction par radiofréquence.
Implications anesthésiques:
Monitorer l'ECG : tachyarythmies. En cas de fibrillation auriculaire, le vérapamil et la digoxine sont contre-indiqués. Eviter d’induire une tachycardie et prévenir les stimulations sympathiques, qui peuvent provoquer un accès de tachycardie supraventriculaire.
Schéma d’administration de l’adénosine pour éviter longue pause post-injection
(Dr Guy Vaksmann, Lille)
|
Préparation : < 10 kg : 1 ampoule d’adénosine ad 20 ml avec NaCl 0,9% 10 - 20 kg : 2 ampoules d’adénosine ad 20 ml avec NaCl 0,9% <20 kg : 4 ampoules d’adénosine ad 20 ml avec NaCl 0,9% Administration : robinets à 3 voies + prolongateur court + 1 seringue de NaCl 09% Injecter 1 ml très vite + rinçage Attendre 1 min ; si échec : injecter 2 ml et attendre 1 min Dose max : 1 ml/kg ou 5 ml si > 10 kg |
Références :
- van der Starre PJA.
Wolff-Parkinson-White syndrome during anesthesia.
Anesthesiology 1978 ; 48 : 369-72.
- Richmond MN, Conroy PT.
Anesthetic management of a neonate born prematurely with Wolff-Parkinson-White syndrome.
Anesth Analg 1988; 67: 477-8.
- Abraham EL, Jahr JS, Gitlin MC.
Anesthetic management of a child with Wolff-Parkinson-White syndrome and bronchial asthma.
Am J Anesthesiol 1997; 24:151-3.
- Villain E.
Tachycardies jonctionnelles réciproques et voies accessoires.
in Les troubles du rythme cardiaque chez l’enfant, éditeurs : J Kachaner, E Villain, Médecine-Sciences Flammarion, 2006, p55-64
- Vaksmann G, Bouzguenda I, Richard A.
Troubles congénitaux du rythme cardiaque chez l’enfant: quelles recommandations pour l’anesthésie?
Anesth Réanim 2016 ; 2: 316-20
- Larson N P, Rosenthal J B, Bridwell R E, et al.
Hide and seek: intermittent preexcitation Wolff-Parkinson-White : case report and management overview.
Cureus 2020 ; 12: e8971.
Mise à jour mars 2021