[MIM 180 849, 610 543, 613 684]
Prévalence : 1/125.000. En général, mutation de novo, rarement transmission autosomique dominante. Mutation du gčne CBP en 16p13.3 (70 %) (type 1) ou EP300 en 22q13 (type 2, phénotype moins sévčre). Syndrome dysmorphique avec retard mental important (QI 40-50 avec problčmes de langage), retard de croissance (microcéphalie dans 46%), aspect caractéristique des extrémités (pouce et gros orteil larges, parfois avec angulation axiale) et de la face :
- in utero: parfois, polyhydramnios, retard de croissance intrautérin
- nouveau-né : front haut, fentes palpébrales orientées en haut et en-dehors, micrognathie, pseudohypertélorisme, ptosis, palais ogival (parfois fente palatine), oreilles bas implantées ;
- plus tard : fentes palpébrales orientées en bas et en-dehors, septum nasal long et saillant, nez crochu ; sourcils en accent circonflexe; hypoplasie maxillaire
- typique : fermeture des yeux lors du sourire
- adulte : troubles du comportement, surpoids.
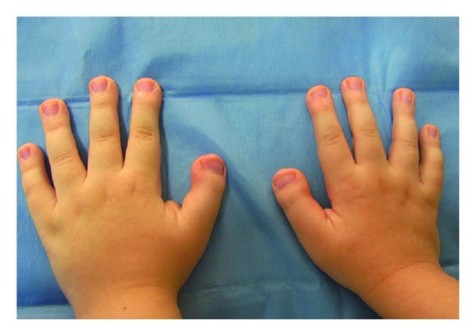
Il s'y associe fréquemment
- des anomalies rénales (50 %): hydronéphrose, duplication de l’arbre urinaire, reflux vésico-urétéral
- une cardiopathie congénitale (30 %): CIA, CIV, persistance du canal artériel, coarctation de l’aorte, sténose pulmonaire, bicuspidie de la valve aortique.
- un reflux gastro-śsophagien,
- des anomalies oculaires : hypertélorisme, épicanthus, cils longs, obstruction du canal lacrymonasal, strabisme, ptosis uni- ou bilatéral, anomalies de la cornée, un colobome, un glaucome, une cataracte congénitale, une dystrophie rétinienne ou une hypoplasie du nerf optique
- surdité modérée (23 %)
- épilepsie (convulsions dans 28 % des cas mais EEG anormal dans 57-66 % des cas).
- tendance ŕ former des cicatrices chéloďdes
- tendance ŕ la constipation.
Quelques cas de
- anomalies des vertčbres cervicales avec risque de myélopathie cervicale: instabilité de C1-C2, hypoplasie de l’os odontoďde, os odontoďde (voir ce terme), fusion de vertčbres, hémivertčbres,
- trachéomalacie
- spina bifida occulta ou signes de compression médullaire (cervicale ou au niveau du cône terminal)
- agénésie du corps calleux
Il y a un risque accru de leucémie chez l’enfant, de tumeurs cérébrales (médulloblastome, méningiome) mais aussi de neuroblastome, de phéochromocytome et de pilomatrixomes.
Implications anesthésiques:
Intubation difficile (micrognathie, larynx étroit?). Risque d'inhalation ou de régurgitation. Bilan préopératoire de la colonne cervicale et de la fonction rénale. Echocardiographie. Apnées obstructives du sommeil. Cas isolés de troubles du rythme aprčs utilisation de succinylcholine. Risque de réveil prolongé.
Références :
- Robson MJ, Brown LM, Sharrard WJW.
Cervical spondylolithesis and other skeletal abnormalities in Rubinstein-Taybi syndrome.
J Bone & Joint Surg 1980; 62B: 297-300 - van Genderen MM, Kinds GF, Riemslag FCC, Hennekam RCM.
Ocular features in Rubinstein-Taybi syndrome: investigation of 24 patients and review of the literature.
Br J Ophthalmol 2000; 84:1177-84 - Stirt JA.
Anesthetic problems in Rubinstein-Taybi syndrome.
Anesth Analg 1981 ; 60 : 534-6. - Critchley LA, Gin T, Stuart JC.
Anaesthesia in an infant with Rubinstein-Taybi syndrome.
Anaesthesia 1995; 50:37-8. - Dunckley CJA, Dearlove OR.
Delayed recovery from anaesthesia in Rubisntein-Taybi syndrome.
Paediatr Anaesth 1996; 6: 245-6. - Khanna P, Baidya DK, Vinayr T, Agarwal A.
Successful use of air-Q intubating laryngeal airway after failed rapid sequence intubation in a child with Rubnstein-Taybi syndrome.
Indian J Anaesth 2013; 57: 203-4. - Dearlove OR, Perkins R.
Anaesthesia in an adult with Rubinstein-Taybi syndrome.
Br J Anaesth 2003; 90: 399-400 - Yamamoto T, Kurosawa K, Masuno M, Okuzumi S et al.
Congenital anomaly of cervical vertebrae is a major complication of Rubinstein–Taybi syndrome.
Am J Med Genet 2005; 135A: 130-3 - Agarwal S, Ahmad YH, Talpesh M, Zestos M.
Anesthetic management of children with Rubinstein –Taybi syndrome.
MEJ Anesth 2011; 21: 309-13. - Dharmalingam TK, Liew Sat Lin C, Muniandy RK.
Prolonged paralysis with atracurium use in a patient with Rubinstein-Taybi syndrome.
BMJ Case Rep. 2018;10.1136/bcr-2017-222692 - Moheb N, Khosa S, Trikaji B, Mishra SK.
Neurological manifestations of Rubinstein-Taybi syndrome: a case report.
SM Genetic Synd Gene Ther 2018; 2: 1003-4 - Frost EAM.
Pitt-Hopkins syndrome, Rubinstein-Taybi syndrome, Fetal alcohol spectrum disorders.
Anesthesiologynews.com 54581, April 16, 2019. 6p
Mise-à-jour octobre 2022