Prévalence: 1/300.000 mais beaucoup plus fréquente en Asie, surtout au Japon. La maladie de Moya Moya présente deux pics de fréquence: entre 5 et 15 ans et entre 30 et 40 ans. Les filles semblent plus souvent atteintes que les garçons. Artériopathie cérébrale d’origine inconnue caractérisée par l’occlusion progressive des vaisseaux carotidiens intracrâniens et/ou des branches proximales des artčres cérébrales antérieure et moyenne et le déveoppement d‘une circulation collatérale ŕ partir des vaisseaux leptoméningés et d’autres branches extra-et intracrâniennes des carotides. A l’angiographie de réseau collatérales ressemble ŕ une bouffée de fumée, ce qui a donné son nom ŕ l’affection (moyamoya en japonais).
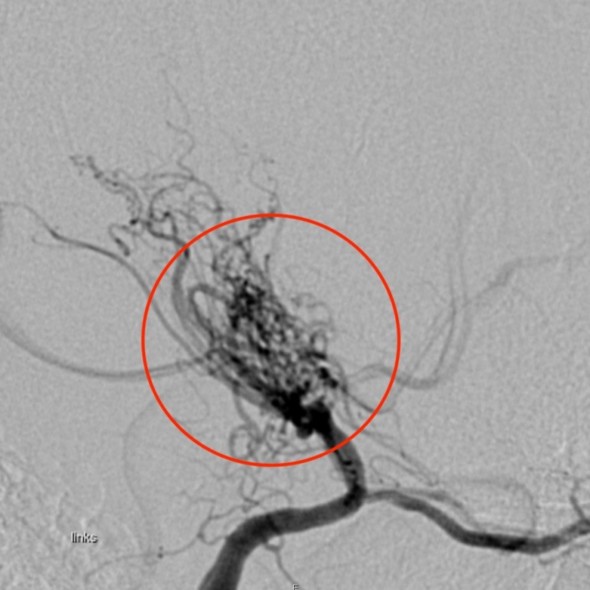
Source: Inselspital Bern
Histologie: oblitération progressive de la lumičre par un épaississement de l’intima (hyperprolifération de ses composants et angiogenčse) avec diminution du diamčtre externe du vaisseau et amincissement de sa média. La paroi des vaisseaux collatéraux est fragile et peut ętre la source de microanévrysmes.
La physiopathologie est complexe (angiogenčse aberrante précédant la sténose ou l’inverse?) et sans doute différente chez l’enfant et chez l’adulte.
On distingue:
- maladie de Moya-Moya, qui est isolée et idiopathique, Il existe des gčnes dont des variants prédisposent ŕ la maladie de Moya-Moya. Ces formes génétiques, de transmission autosomique récessive ou dominante, sont rares (2 ŕ 10% des cas) et divisées en:
* MYMY 1: locus MYMY1 (3p26-p24.2 [MIM 252 350]
* MYMY 2: gčne RNF213 (17q25) [MIM 607 151]
* MYMY 3: locus MYMY3 en 8q23 [MIM 608 796]
* MYMY 4: transmission liée ŕ l’X, locus MYMY4 en Xq28 [MIM 300 845]: petite taille, hypogonadisme hypergonadotrophique, dysmorphie faciale (ptosis modéré et rétrognathie), et un cas de cardiomyopathie dilatée
* MYMY 5: gčne ACTA2 (10q23) [MIM 614 042]
* MYMY 6: gčne GUCY1A3 (4q32), associé ŕ une achalasie de l’oesophage [MIM 615 750]
* MYMY 7: gčne ANO1 (11q13) [MIM 620 687]
- syndrome de Moya-Moya, oů cette artériopathie est associée ŕ d’autres problčmes cliniques comme : trisomie 21, neurofibromatose type 1, syndrome d’Alagille, drépanocytose, syndrome de Marfan, anémie de Fanconi, hyperthyroďdie.
Il existe des syndromes de Moya-Moya dits acquis aprčs radiothérapie cérébrale ou méningite bactérienne.
Stadification angiographique de Suzuki:
|
Grade I |
Sténose carotidienne sans circulation collatérale |
|
Grade II |
Présence de vaisseaux collatéraux au niveau des ganglions de la base |
|
Grade III |
Vaisseaux collatéraux très importants |
|
Grade IV |
Sténose ou occlusion au niveau du cercle de Willis et des vaisseaux postérieurs |
|
Grade V |
Réseau de collatérales extracrâniennes |
|
Grade VI |
Occlusion totale de la carotide |
Manifestations :
- accidents ischémiques (accidents ischémiques transitoires, hémiplégies ou hémiparésies successives) et/ou hémorragiques répétés : c’est la cause d’environ 6% des AVC de l’enfant. Les accidents ischémiques sont typiquement provoqués par l'hyperpnée ou les émotions : l’hypocapnie provoque la vasoconstriction des vaisseaux collatéraux déjà dilatés au maximum pour compenser l’ischémie.
- insuffisance circulatoire cérébrale chronique : céphalées, épilepsie
- une sténose de l'artère rénale est parfois associée.
Traitement :
Médical : antiagrégants plaquettaires (aspirine), parfois anticalciques
Chirurgical : anastomoses chirurgicales entre les circulations intra- et extracrâniennes.
Ces anastomoses sont :
- soit directes (artère temporale superficielle ð artère cérébrale moyenne) dont l’effet est immédiat
- soit indirectes, dont les résultats sont progressifs : anastomose du muscle temporal sur la pie-mère ou la dure-mère sous-jacente, trous de trépan multiples permettant de mettre en contact la vascularisation du cuir chevelu et des méninges….
Implications anesthésiques:
la priorité est de préserver un flux sanguin cérébral et une pression de perfusion cérébrale normaux pour éviter des provoquer une ischémie cérébrale.
Donc :
- les vaisseaux malades ; hypercapnie = vasodilatation des vaisseaux sains et « vol » vers les zones non ischémiques.
- éviter les variations de PA (intubation, surdosage…): essayer de maintenir la pression artérielle moyenne dans les 15 % des valeurs de base
- si chirurgie crânienne : TIVA au propofol semble préférable au sévoflurane
- éviter l’hypovolémie : administrer 20 ml/kg de cristalloďdes ŕ l’induction et une perfusion de liquides de maintenance égale ŕ 1,5 x la rčgle 4,2,1
- éviter l’hypovolémie, la douleur et les cris (induction, réveil, soins). Pas de contre-indication à l’ALR (mais aspirine.
- éviter hypo- et hyperthermie.
- la rachianesthésie et l’analgésie péridurale (obstétrique) ont été utilisés avec succčs.
Monitorage du NIRS avec mesure des valeurs de base avant l’induction. Les valeurs mesurées par le NIRS, ou plutôt la mesure de leur corrélation avec les mesures de l’oxygénation cérébrale et du contenu tissulaire en Hb, pourrait permettre de déterminer les limites de l’autorégulation cérébrale et donc de déterminer la pression systémique moyenne idéale pour chaque patient. Le risque de complications cérébrales aprčs une anesthésie pour une procédure non-neurochirurgicale est estimé ŕ environ 1 %.
Références :
- Yasukawa M, Yasukawa K, Akagawa S, Nakagawa Y, Miyasaka K.
Convulsions and temporary hemiparesis following spinal anesthesia in a child with MoyaMoya disease (lettre).
Anesthesiology 1988; 69: 1023-4.
- Parray T, Martin TW, Siddiqui S.
Moyamoya disease: a review of the disease and anesthetic management.
J Neurosurg Anesthesiol 2011; 23:100-9. - Jabbour H, Jabbour K, Ayoub EN,Yazbeck P, Antakly M-C.
Rachianesthésie chez un patient connu avoir une maladie de Moya Moya.
Annales Françaises d’Anesthésie et de Réanimation 2004 ; 23 : 505-7 - Baykan N, Ozgen S, Ustalar S, Dagçinar A, Ozek MM.
Moyamoya disease and anesthesia.
Pediatr Anesth 2005; 15: 1111-5. - Ibrahimi DM, Tamargo RJ, Ahn AS.
Moyamoya disease in children.
Childs Nerv Syst 2010 ; 26 : 1297-1308. - Lee JK, Williams M, Jennings JM, Jamrogowicz JL, Larson AC, Jordan LC, Heitmiller ES, Hogue CW, Ahn ES.
Cerebral autoregulation in pediatric moyamoya disease.
Pediatr Anesth 2013; 23: 547-56. - Bang OY, Fujimura M, Kim S-K.
The pathophysiology of Moyamoya disease: an update.
Journal of Stroke 2016;18:12-20 doi.org/10.5853/jos.2015.01760 - Lee GY, Kim CH, Chung RK, Han JI.
Intracranial hemorrhage during laparoscopic cholecystectomy due to unrecognized moyamoya disease.
J Clin Anesth 2015; 27: 81. - Giustini AJ, Stone AS, Ramamoorthy C.
Moyamoya disease in children and its anesthetic implications : a review.
Pediatr Anesth 2020; 30 :1191-8. - Lang S-S, Vollmer E, Wu L, Bathini A, Kanuga B et al.
A retrospective study of neurological complications in pediatric patients with moyamoya disease undergoing general anestthesia.
Anesth Analg 2021; 132:493-9.
Mise-à-jour décembre 2024